El martes 11 de agosto el presidente ruso Vladimir Putin anunció que su país había registrado la primera vacuna contra el coronavirus causante de la actual pandemia por COVID-19.
Sin dudas podría ser una noticia muy alentadora para el mundo, lo que todos estamos esperando desde que el 11 de marzo de 2020 la Organización Mundial de la Salud (OMS) declarara que estábamos ante una nueva pandemia, y el mundo se pusiera patas arriba.
Rusia comenzaría en octubre campaña de vacunación contra la COVID-19
Entonces, ¿por qué la noticia ha sido tomada con cautela por la comunidad científica? Más allá de intereses geopolíticos (que desgraciadamente existen), el problema es lo que se conoce y desconoce de la vacuna cuyo nombre comercial es Sputnik V, el mismo del primer satélite que la Unión Soviética logró poner en órbita en el espacio, en una de sus mayores victorias en la carrera tecnológica con Estados Unidos durante la Guerra Fría. Sputnik se traduce al español como “satélite”, pero también es una palabra que deriva del griego y que significa “compañero de viaje”.
¿Qué se conoce de la vacuna rusa?
La vacuna Gam-COVID-Vac fue desarrollada por científicos del Centro Nacional de Investigación de Epidemiología y Microbiología (Gamaleya) junto con el Ministerio de Defensa. Está basada en un adenovirus que porta un gen que codifica una proteína del nuevo coronavirus y que, al parecer, genera inmunidad protectora.
El ministro de Salud ruso, Mijaíl Murashko, declaró que la vacuna de Gamaleya mostró su alta eficacia y seguridad en las pruebas clínicas llevadas a cabo. “Todos los voluntarios a los que se administró la vacuna desarrollaron anticuerpos y ninguno de ellos presentó complicaciones serias”, subrayó.
El 3 de agosto el Ministerio de Defensa ruso informó que dos grupos de militares voluntarios (no sobrepasaban las 100 personas) que recibieron la vacuna habían desarrollado inmunidad protectora ante el coronavirus SARS-Cov-2.
El Ministerio de Sanidad afirmó que la vacuna rusa contra el COVID-19 garantiza una inmunidad de hasta 2 años. “El esquema de doble inyección permite generar una inmunidad duradera. La experiencia del uso de las vacunas vectoriales (con el empleo del esquema de doble inyección) muestra que la inmunidad se preservará hasta dos años”, dice el comunicado.
Según indican los datos del Registro Estatal de Medicamentos del Ministerio de Sanidad ruso, la vacuna comenzaría a circular el 1 de enero de 2021.
Analizando estas declaraciones se infiere que el candidato vacunal ruso podría haber concluido la fase I de ensayos clínicos (estos son los únicos datos que constan en el sitio oficial de la OMS) y quizá la fase II (aunque los resultados no han sido publicados y registrados por la OMS), pero no la fase III, que incluiría miles de personas. Al respecto el titular de salud ruso indicó que forma parte del proceso que debe seguir la vacuna Gam-COVID-Vac (Sputnik V), ya registrada.
¿Cuáles son entonces las principales preocupaciones con la vacuna rusa?
- Hasta ahora los científicos rusos no han publicado un estudio detallado de los resultados de sus ensayos que permitan establecer la eficacia de la vacuna. La OMS solo ha publicado como referencia dos artículos que muestran resultados de los ensayos clínicos de la fase I1.
- Según el comunicado emitido este martes por el ministerio de Salud de Rusia, esta vacuna “pasó todas las pruebas de seguridad y eficacia necesarias en distintos tipos de animales (roedores y primates)” antes de ser probada en dos grupos formados por 38 voluntarios cada uno. Por lo que se infiere que el candidato vacunal no ha superado la fase III de ensayos clínicos, y no son pocos los candidatos a vacunas que se quedan en esta fase por no superar los controles que implica, y no logran comercializarse.
¿Qué proceso tiene que seguir un candidato vacunal hasta que se apruebe para su uso en humanos?
La Organización Mundial de la Salud establece un protocolo que siguen muchos gobiernos e instituciones reguladoras en el mundo, aunque cada uno tiene regulaciones específicas.
Asegurarse de que las vacunas sean seguras, eficaces y de calidad es un elemento decisivo de su desarrollo y su distribución. Comienza con las primeras fases de la vacuna, generalmente en el laboratorio, donde sus componentes son sometidos a ensayos para determinar aspectos como la pureza y la potencia. A continuación, se inician los ensayos clínicos que constan de tres fases.
La licencia, o autorización para el uso en seres humanos, es el paso fundamental del proceso. La entidad oficial que concede la autorización, el organismo nacional de reglamentación es el árbitro que decide si se han cumplido las normas establecidas para garantizar la calidad de la vacuna.
¿Cuáles son los pasos que hay que seguir?
Etapa de exploración
Esta etapa involucra la investigación básica de laboratorio, y a menudo dura de 2 a 4 años.
Etapa preclínica
Los estudios preclínicos usan sistemas de cultivos de tejidos o cultivos de células y pruebas en animales, para evaluar la seguridad de la vacuna candidata y su capacidad de provocar una respuesta inmunológica.
Los investigadores pueden adaptar la vacuna candidata durante la fase preclínica para tratar de hacerla más eficaz. También pueden realizar estudios de exposición con los animales, lo cual significa que se vacuna a los animales y luego se trata de infectarlos con el patógeno objetivo; este tipo de estudios nunca se realizan en humanos.
Muchas vacunas candidatas no van más allá de esta etapa, ya que no pueden generar la respuesta inmunológica deseada. A menudo, las etapas preclínicas duran de 1 a 2 años.
Para continuar los estudios, después de superada esta fase, debe haberse aprobado una solicitud por una agencia competente.
Estudios clínicos con humanos
Fase I
Este primer intento por evaluar la vacuna candidata en humanos involucra a un pequeño grupo de adultos, de entre 20 a 80 por lo general. Si la vacuna está dirigida a los niños, los investigadores harán pruebas primero en adultos, y poco a poco reducirán la edad de los sujetos de prueba hasta llegar al objetivo. Las metas de las pruebas de fase I son evaluar la seguridad de la vacuna candidata y determinar el tipo y el alcance de la respuesta inmunológica que provoca la vacuna.
Fase II
Un grupo más grande de varios cientos de personas participa en las pruebas de fase II. Algunas de las personas pueden pertenecer a grupos en riesgo de contraer la enfermedad; los ensayos son aleatorios y bien controlados, e incluyen a un grupo de placebo. Las metas de las pruebas de fase II son estudiar la vacuna candidata en cuanto a su seguridad, capacidad imunogénica, dosis propuestas, programa de vacunación y método de aplicación.
Fase III
Las vacunas candidatas que tienen éxito en la fase II avanzan a ensayos más grandes, que involucran de miles a decenas de miles de personas. Las pruebas de fase III son aleatorias y doble ciego, e involucran la vacuna experimental que se prueba contra un placebo (el placebo puede ser una solución salina, una vacuna para otra enfermedad o alguna otra sustancia). Una meta de la fase III es evaluar la seguridad de la vacuna en un grupo grande de personas. Algunos efectos secundarios poco usuales podrían no ser evidentes en grupos más pequeños de personas que formaron parte de las fases anteriores.
Durante estas fases se va evaluando la eficacia de la vacuna para proteger contra la enfermedad. Se hacen exámenes que tiene que ver con la producción de anticuerpos y la respuesta inmunológica de las personas que reciben la vacuna. Después de que un ensayo de fase III resulta exitoso, las agencias acreditadas inspeccionarán el producto, las fábricas y los resultados de investigación, hasta que emita su aprobación.
Después de aprobadas para el uso a gran escala, las vacunas siguen monitoreándose.
Carrera por la vacuna contra la COVID-19
En esta carrera, que ha sido por la salud de la humanidad, absolutamente todos los candidatos vacunales han sido trabajados en tiempo récord. Baste decir que el tiempo promedio para lograr una vacuna exitosa es de entre 10 y 15 años. En el siglo XX y lo que va del XXI una vacuna desarrollada en cinco años era considerado un logro excepcional.
El esfuerzo de la comunidad científica por encontrar una vacuna no tiene precedentes y se han asignado grandes recursos a ello. Pero según Tarik Jasarevic, vocero de la OMS, “acelerar los progresos no debe significar poner en compromiso la seguridad”.
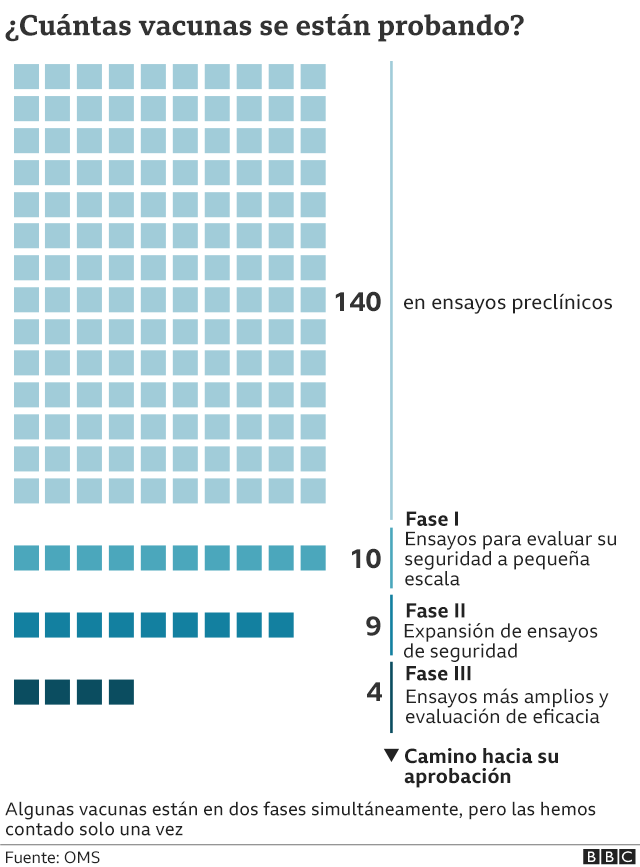
En estos momentos unas 26 posibles vacunas están siendo probadas en diferentes fases, de las cuales seis están en la fase III (final) de ensayos clínicos.
Tres de estas seis vacunas se desarrollan en China, mientras que las otras son objeto de estudio en los laboratorios de las farmacéuticas estadounidenses Pfizer, Moderna y la británica AstraZeneca, esta última en colaboración con la Universidad de Oxford.
El presidente Putin aseguró que la producción masiva de Sputnik V comenzaría en breve y que empezaría a estar disponible para médicos y maestros en primer lugar hacia finales de agosto o inicios de septiembre, mientras que el resto de los ciudadanos podrían acceder a ella en enero de 2021. Según se ha informado, una de las hijas del presidente ruso ha formado parte del primer grupo de voluntarios. Por su parte, el jefe del Fondo Ruso de Inversión Directa, Kiril Dmítriev, declaró que Cuba podría comenzar a producir la vacuna rusa en noviembre, aunque aún las autoridades cubanas no se han pronunciado al respecto, a pesar de que el día de ayer 12 de agosto el programa Mesa Redonda estuvo dedicado a “La ciencia cubana contra la COVID-19”. En la región también podrían hacerlo Brasil y Nicaragua.
El portavoz de la OMS aclaró que, al igual que las demás vacunas que en estos momentos se están desarrollando en diversos países, la rusa deberá cumplir los trámites de precalificación y revisión que marca el organismo.
“Estamos en contacto estrecho con los rusos y las discusiones continúan. La precalificación de toda vacuna pasa por procedimientos rigurosos”, puntualizó Jasarevic durante una videoconferencia de prensa.
“La precalificación comprende el examen y la evacuación de todos los elementos de seguridad y de eficacia requeridos recopilados durante los ensayos clínicos”, recordó el portavoz de la OMS.
El famoso doctor Francisco Durán, director de Epidemiología del Ministerio de Salud Pública de Cuba, la cara más visible de esta lucha contra la COVID-19 en la Isla dijo ayer miércoles 12 de agosto en la habitual conferencia de prensa transmitida por la televisión cubana: “El primero que se va a alegrar de que aparezca una solución sería yo”, pero aclaró que hasta el momento lo que tenemos es la prevención, “no creo que haya una vacuna disponible en el mundo probablemente hasta los primeros meses del año 2021, a pesar de todos los esfuerzos de la ciencia”.
Lo cierto es que, aunque es un resultado esperanzador, hasta que la vacuna rusa no concluya la fase III del ensayo clínico no sabremos si es o no segura y no podrá avanzar a un esquema de vacunación masivo si los organismos reguladores no lo aprueban. Aunque, claro está, cruzo todos mis dedos.
Cuando las mujeres y hombres de ciencia hayan encontrado una vacuna efectiva y segura contra la COVID-19 habrán roto todos los récords, nos habrán salvado. Pero no hacen magia, para lograrlo se requiere mucho trabajo y pasos que se pueden acelerar, pero no violar.
Ojalá la vacuna rusa, las chinas, las estadounidenses, todas, funcionen lo más pronto posible; y ojalá la comunidad científica, los gobiernos, las empresas… se pongan de acuerdo para que sean accesibles a todas y todos; habrá sido una hazaña de la ciencia, y de la humanidad.
***
Nota:













Solo tenemos que esperar…


1. Con respecto a la seguridad el l 99.999… % de esta vacuna, que es el adenovirus vector ya fué estudiado on la vacuna contra Ebola.
2. Lo nuevo es la manipulaión al intoducir el gen q codifica una proteina de la espiga del coronavirus. Si comprobaron q ese gen sólo codifica para esa proteina, y estamos hablando de un pais acostumbrado a compobarlo todo muhas vees, pues no hay manera q haya problemas on la seguridad de la vacuna
3. Otra cosa es que la respuesta inmune generada implique una real eficacia clínica. Eso, en mi opinion, aun no se sabe.
De todas maneras, su simple existenia nos proteje de los altos precios que seguramente ya planificaban otras farmaceuticas para sus correspondientes vacunas contra este coronavirus.
Obviamente el punto de la seguridad es fundamental. Pero sin el Fase 3 tampoco sabemos si es efectiva. La lista de vacunas con buenos resultados en el Fase 2 y que luego no demostraron efectividad en el Fase 3 es extremadamente larga. Levantar una potente respuesta inmune aunque es condición necesaria para una vacuna efectiva, no es condición suficiente. Inyectar “un trozo de la cápsida del HIV” levanta tremenda respuesta inmune y llevamos más de 30 años de fracasos en la búsqueda de una vacuna contra el SIDA.
Por último, veremos cuál será el nivel de eficacia. La vacuna de hepatitis B es un sueño que protege más del 95-98% ¡Después de tres dosis! Pero esas vacunas que nos ponemos todos los años contra la gripe protegen 30-60%.
En fin, estaremos con máscara por mucho tiempo.