Por Wolfgang Preiser, Stellenbosch University; Cheryl Baxter, Stellenbosch University y Jean Nachega, Stellenbosch University
El brote de mpox –enfermedad antes llamada viruela del mono– en África es otro ejemplo de cómo las dolencias infecciosas percibidas como “problema de otros”, y que afectan principalmente a países pobres y en desarrollo, pueden plantear de repente amenazas mundiales inesperadas.
Otros ejemplos de enfermedades olvidadas son los virus del Nilo Occidental, zika y chikungunya.

Fuera del radar hasta hace dos años
La mpox se descubrió en 1958 (en monos cautivos, de ahí el nombre original de “viruela símica”) y el primer caso humano se identificó en 1970. Después, durante décadas, las comunidades científica y de salud pública la desatendieron, considerándola una infección poco común en zonas rurales remotas de África tropical sin relevancia para el resto del mundo.
Cuando un brote masivo de mpox afectó a los países desarrollados en 2022, el aumento de la financiación de la investigación dio lugar a un incremento de los estudios científicos. Si hacemos una prueba en el motor de búsqueda médica comprobaremos que aparecen más investigaciones desde abril de 2022 que en los 60 años anteriores.
El brote mundial de 2022-23 se produjo a pesar de los repetidos llamamientos de los investigadores africanos para que se aumentara la inversión mundial en herramientas de diagnóstico, terapéuticas y de prevención de infecciones por mpox.

Alerta máxima
La OMS ha declarado que el actual brote en África central es una emergencia de salud pública de importancia internacional. Este es el nivel de alerta más alto para eventos que constituyen un riesgo para la salud pública de otros países y requieren una respuesta internacional coordinada.
Somos investigadores de enfermedades infecciosas que hemos trabajado en VIH, SARS-CoV-2 y otras infecciones víricas. La reciente historia del mpox es otro recordatorio de que una enfermedad infecciosa en un rincón del mundo no debe considerarse un problema ajeno, puesto que en cualquier momento puede empezar a propagarse rápido y lejos.
También pone de manifiesto las desigualdades mundiales en la asignación de recursos y el acceso a vacunas, diagnósticos y tratamientos. En muchos países industrializados se dispuso de ellos, lo que contribuyó a frenar el brote mundial, pero en la mayor parte de África siguen faltando.
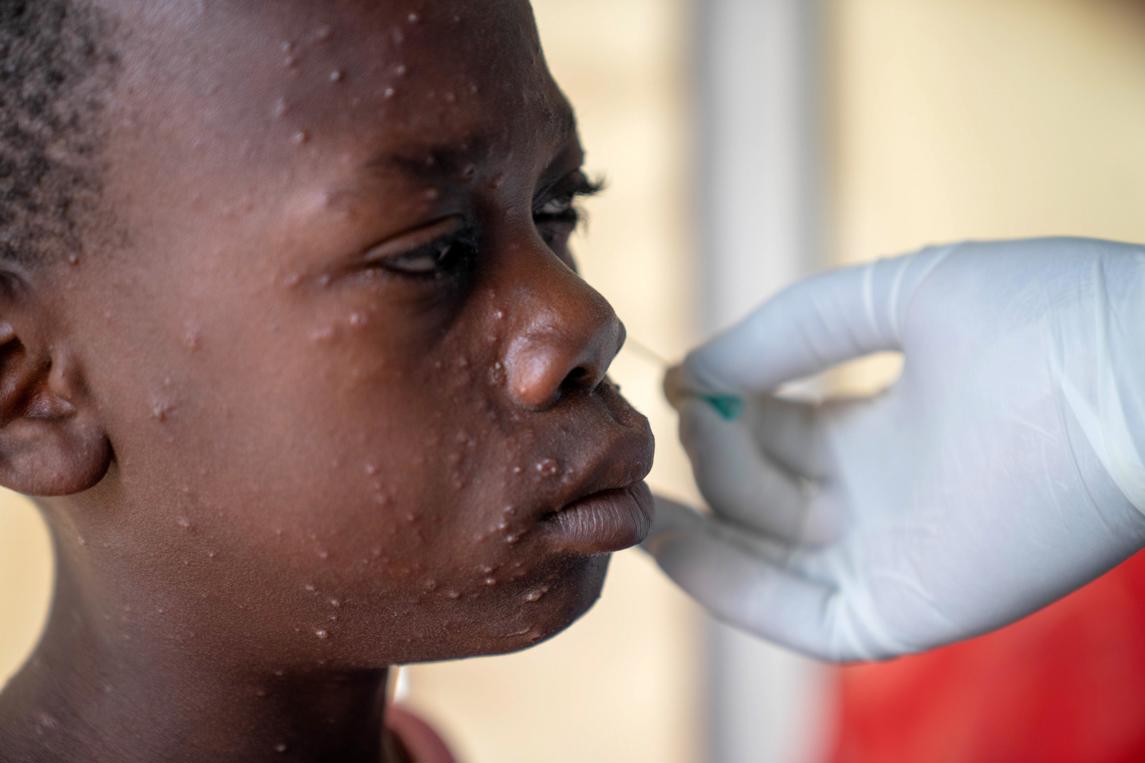
El brote de 2022: una sorpresa total
La enfermedad se ha rebautizado como “mpox”, pero el nombre del virus, por ahora, sigue siendo “viruela del mono” (MPXV). Está estrechamente relacionado con el virus de la viruela.
El MPXV se consideraba una enfermedad zoonótica endémica en partes de África central y occidental. Se adquiría principalmente a través del contacto estrecho con mamíferos salvajes, especialmente manipulando carne de animales silvestres, pero no existía una transmisión sostenida de persona a persona. Sólo muy ocasionalmente se veían casos fuera de las zonas endémicas, debido a viajeros infectados o a la importación de pequeños mamíferos infectados.
Esto cambió bruscamente en 2022: un brote mundial masivo y de rápida evolución causó más de 99 000 casos confirmados por laboratorio en 116 países. En su punto álgido, en agosto de 2022, se notificaron más de 6 000 casos cada semana.
Este brote fue toda una sorpresa: la mayoría de los casos se notificaron en países no endémicos, principalmente en hombres que mantenían relaciones sexuales con hombres y que se habían infectado durante encuentros sexuales recientes.
A pesar de que la mayoría de los casos no eran clínicamente graves y el número de víctimas mortales apenas superaba los 200, el brote mundial fue declarado emergencia de salud pública de importancia internacional por la Organización Mundial de la Salud el 23 de julio de 2022.

Una rápida respuesta
Afortunadamente, el número de casos no tardó en caer en picado gracias a una combinación de cambios de comportamiento y vacunación en los grupos de riesgo.
En muchos de los países de renta alta afectados estuvieron pronto disponibles vacunas modernas y medicamentos antivirales contra la infección. Estos fármacos se habían desarrollado y almacenado en EE. UU. y Europa, principalmente como preparación para un posible ataque con un virus de la familia Poxviridae como arma biológica.
El brote mundial de 2022 fue causado por el clado II del MPXV, que es endémico en África occidental y no tan virulento como el clado I del MPXV, que hasta ahora sólo se había observado en la cuenca del Congo.
Esa primera emergencia de salud pública por mpox de importancia internacional se declaró finalizada en mayo de 2023.
Las infecciones por MPXV del clado II siguen produciéndose en todo el mundo. Y aunque lo peor parece haber pasado –por ahora–, sería un error caer en la complacencia, como ilustra el actual brote de mpox, que está cobrando fuerza.

Repunte en África
La región africana está experimentando un repunte de los casos de mpox que comenzó en 2023. Como continente que incluye las zonas donde la infección ha sido endémica durante mucho tiempo, África presenta ahora un mosaico complejo:
-
Casos derivados del patrón endémico, en gran parte zoonótico, que solía predominar en el pasado.
-
Casos relacionados con el brote mundial de 2022, por ejemplo en Sudáfrica.
-
Y, lo que es más preocupante, un número cada vez mayor de infecciones por MPXV del clado Ib en la República Democrática del Congo (RDC).
Cepa nueva y más peligrosa
La actual MPXV de clado I (antes denominada cepa de la cuenca del Congo) es más virulenta que la cepa de clado II (África occidental), lo que se traduce en una mayor tasa de letalidad.
El brote actual tiene su epicentro en la provincia de Kivu del Sur, al este de la RDC, y tiene el potencial de alimentar una gran pandemia por las siguientes razones:
-
Presenta un patrón epidemiológico distinto, con cadenas sostenidas de transmisión entre humanos, a menudo por vía sexual.
-
Puede tener una mayor transmisibilidad (aún no lo sabemos).
-
El virus que lo causa es el linaje clado Ib recientemente definido. Muestra mutaciones que son el sello distintivo de la propagación de humano a humano que se estima que ha estado ocurriendo desde septiembre de 2023.
-
El número de casos está aumentando rápidamente, aunque es probable que muchos casos sospechosos no se sometan a pruebas y, por tanto, no se contabilicen como confirmados. Para complicar las cosas, se ha descubierto que una prueba de uso común no detecta las infecciones por este linaje del virus.
-
Afecta sobre todo a adultos.
-
La tasa de letalidad es superior a la del brote mundial de 2022.
Este brote ya ha provocado la aparición de casos de viruela en varios países vecinos, incluidos algunos (como Kenia) donde hasta ahora no se habían registrado.
El reto es enorme. El este de la RDC es una zona acosada por múltiples problemas. Esto incluye desastres naturales, violencia y enfermedades infecciosas como el sarampión, el cólera y la poliomielitis.
En los últimos años se ha producido en la zona el segundo mayor brote de ébola de la historia y, a pesar de la disponibilidad de vacunas y tratamientos, ha planteado problemas considerables.

Lo que hay que hacer
Un reciente artículo del que somos coautores en The Lancet Global Health esboza lo que hay que hacer para contener este brote y evitar que se convierta en una epidemia, posiblemente incluso en una pandemia.
El acceso equitativo a pruebas diagnósticas, vacunas y tratamientos antivirales requiere compromiso político e inversiones financieras. Además, se necesitan investigaciones científicas para conocer mejor los entornos de exposición, las vías de transmisión y las presentaciones clínicas.
Es importante encontrar la mejor manera de realizar estas intervenciones.
Hemos propuesto la creación de un Consorcio de Investigación sobre el mpox (MpoxReC) en África, multidisciplinar y dirigido por africanos. Debería llevar a cabo estudios encaminados a la eliminación de esta viruela como problema de salud pública.
No cabe duda de que una enfermedad en un rincón del mundo puede convertirse de repente en una amenaza para la salud global. Es hora de que el sistema sanitario mundial despierte a esta realidad.![]()
Wolfgang Preiser, Head: Division of Medical Virology, Stellenbosch University; Cheryl Baxter, Head Scientific Research Support, Stellenbosch University y Jean Nachega, Professor of epidemiology, Stellenbosch University
Este artículo fue publicado originalmente en The Conversation. Lea el original.












